Πρόκειται για το συχνότερο νόσημα που μεταδίδεται σεξουαλικά. Υπολογίζεται ότι περίπου 50-70% των σεξουαλικά ενεργών ατόμων θα προσβληθούν κάποια στιγμή στη ζωή τους από τον ιό.
Η εμφάνιση των κονδυλωμάτων οφείλεται στον «ιό των ανθρώπινων θηλωμάτων» ή αλλιώς «HPV». Υπάρχουν περίπου 100 τύποι του ιού, από τους οποίους τουλάχιστον οι 40 ευθύνονται για τα γνωστά κονδυλώματα των γεννητικών οργάνων.
Οι τύποι 6 και 11 είναι οι πιο συνηθισμένοι αναφορικά στα κονδυλώματα των γεννητικών οργάνων, οι οποίοι έχουν την μικρότερη πιθανότητα για εξαλλαγή κυττάρων σε καρκίνο. Μπορεί όμως να συνυπάρχουν οι τύποι 16, 18, 31, 33 και 45 που οδηγούν πολύ πιο συχνά σε καρκίνο της μήτρας, του κόλπου, του αιδοίου, του πρωκτού, της ουρήθρας, του πέους, του φάρυγγα, του λάρυγγα και της στοματικής κοιλότητας.
Μιλώντας για τα δερματικά κονδυλώματα, συνήθως ο/η γιατρός μπορεί να καταλάβει με γυμνό μάτι εάν οι βλάβες που βρίσκονται στα γεννητικά όργανα ενός ατόμου είναι κονδυλώματα ή όχι. Παλαιότερα σε περιστατικά αμφίβολα, χρησιμοποιούσαμε διάλυμα οξεϊκού οξέος το οποίο προκαλούσε λεύκανση των βλαβών, αλλά δεν ήταν πάντα αξιόπιστη μέθοδος.
Σήμερα ο Δερματολόγος μπορεί να επιβεβαιώσει την διάγνωση κάνοντας Δερματοσκόπιση η οποία δίνει μια πολύ ξεκάθαρη εικόνα του κονδυλώματος, ακόμη και αν πρόκειται για μια πολύ μικρή βλάβη.
Μπορεί επίσης να γίνει βιοψία της βλάβης και έτσι να υπάρχει και εργαστηριακή επιβεβαίωση της λοίμωξης.
Σε περίπτωση όμως κονδυλωμάτων στους βλεννογόνους των γεννητικών οργάνων, τα πράγματα είναι λίγο διαφορετικά.
Στις γυναίκες τα εσωτερικά κονδυλώματα μπορούν να διαγνωστούν με test-Pap και κολποσκόπηση από Γυναικολόγο και στους άνδρες τα εσωτερικά κονδυλώματα της ουρήθρας με ουρηθροσκόπιση από Ουρολόγο. Τόσο για γυναίκες όσο και για άνδρες με εσωτερικά κονδυλώματα του πρωκτού, απαιτείται ορθοσκόπηση από Γαστρεντερολόγο. Υπάρχουν ειδικές εξετάσεις που ανιχνεύεται το DNA του ιού με μοριακές τεχνικές, καθορίζοντας και το τύπο του ιού.
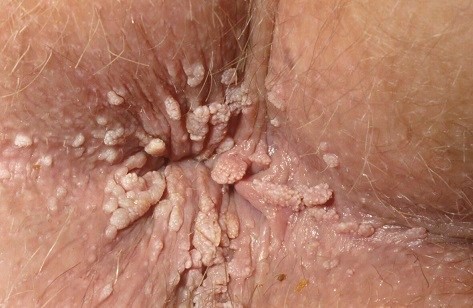
Τα κονδυλώματα έχουν μια ποικιλομορφία ως προς την εμφάνισή τους. Μπορεί να έχουν το χρώμα του δέρματος ή να είναι καφέ ανοιχτό ή σκούρο. Άλλοτε έχουν μορφή μικρών βλατίδων, άλλοτε οι βλάβες είναι αιχμηρές σαν κουνουπίδι, άλλοτε έχουν μίσχο ή είναι υπερκερατωσικές και τέλος μπορεί να επίπεδες. Οι επίπεδες βλάβες, αφορούν κυρίως τον τράχηλο της μήτρας. Γενικά οι βλάβες μπορεί να είναι μεμονωμένες ή πολλαπλές και στα ανοσοκατασταλμένα άτομα να είναι τεράστιες.
Η εμφάνισή τους μπορεί να γίνει μέσα λίγες μέρες από την επαφή με το άτομο που είχε κονδυλώματα, έως και μήνες μετά. Δεν είναι σπάνια τα περιστατικά που η εκδήλωση των κονδυλωμάτων καθυστερεί για χρόνια. Αυτό σχετίζεται με το ανοσοποιητικό σύστημα του καθενός και την δυνατότητά του να αντιμετωπίσει την λοίμωξη. Για αυτό σε κάποιες περιπτώσεις ενώ υπάρχει επαφή με άτομο που έχει κονδυλώματα, ο/η σύντροφος δεν κολλά τον ιό.
Οι βλάβες που προκαλούν τα δερματικά κονδυλώματα, μπορεί να είναι ορατές με γυμνό μάτι, ή να είναι πάρα πολύ μικρές ώστε να διακρίνονται μόνο με μεγεθυντικό φακό, ή τέλος να είναι λανθάνουσες, δηλαδή να μην υπάρχει καμία ορατή βλάβη, οπότε ανιχνεύονται μόνο με ταυτοποίηση PRC με τη λήψη δείγματος ιστού.
Περίπου το 10-30% των νοσούντων, εμφανίζουν αυτόματη υποχώρηση των κονδυλωμάτων και μάλιστα μπορεί να μην εμφανίσουν ποτέ ξανά. Στην καθημερινή κλινική πράξη όμως, φαίνεται ότι τα κονδυλώματα είναι ένα υποτροπιάζον πρόβλημα παρά την σωστή και άμεση αντιμετώπιση. Αυτό που πρέπει να γίνει κατανοητό είναι ότι από την στιγμή που έρχεται κάποιος σε επαφή με τον ιό, ούτε λίγο ούτε πολύ τον κουβαλά και από καιρό σε καιρό κάτω από συνθήκες πίεσης, κόπωσης, λοίμωξης ή άλλης νόσου, μπορεί να υποτροπιάζουν. Ο κίνδυνος προσβολής αυξάνεται όσο περισσότερους ερωτικούς συντρόφους έχει κάποιος και φυσικά όταν η επαφή γίνεται χωρίς προφύλαξη.
Τα κονδυλώματα συνήθως δεν συνοδεύονται από κάποιο σύμπτωμα. Τα παραμελημένα κονδυλώματα που έχουν μεγαλώσει αρκετά, μπορεί να δημιουργούν κνησμό, εκκρίσεις ή και αιμορραγία, ιδιαίτερα αν είναι σε θέσεις συνεχούς τριβής. Επίσης τα εσωτερικά κονδυλώματα αν δεν θεραπευτούν εγκαίρως, μπορεί να προκαλέσουν μερική απόφραξη της ουρήθρας με αποτέλεσμα δυσουρία (τσούξιμο-δυσκολία στην ούρηση) και επίσης δυσκολία στην σεξουαλική επαφή αν τα κονδυλώματα είναι ευμεγέθη και κοντά στην είσοδο του κόλπου. Τέλος τα κονδυλώματα στην στοματική κοιλότητα μπορεί να προκαλέσουν προβλήματα ειδικά αν βρίσκονται στο πίσω μέρος του λαιμού.
Παρότι αρχικά δεν υπάρχουν συμπτώματα για να ταλαιπωρούν τους πάσχοντες, το γεγονός ότι είναι άκρως μεταδοτικά και σχετίζονται με καρκίνο, κάνουν απαραίτητη την αυτοεξέταση της γεννητικής περιοχής ώστε να εντοπιστούν τα κονδυλώματα όταν ακόμα είναι μικρά και λίγα. Στην πορεία μπορεί να μεγαλώνουν σιγά σιγά ή ξαφνικά να μεγαλώσουν πολύ και να πολλαπλασιαστούν.
Η κύρια οδός μετάδοσης είναι το κολπικό, πρωκτικό και στοματικό sex. Ακόμη και η τριβή δέρμα με δέρμα χωρίς να ολοκληρωθεί η σεξουαλική πράξη μπορεί να είναι αρκετή για κολλήσει κάποιος το ιό.
Πέρα όμως από την σεξουαλική μετάδοση, υπάρχει και η μετάδοση μέσω μολυσμένων αντικειμένων ή εργαλείων, sextoys, ξυράφι, τουαλέτες κλπ.
Αξίζει να σημειωθεί ότι δεν μολύνονται όλοι όσοι εκτίθενται στον ιό, ούτε εκδηλώνουν άμεσα βλάβες όλοι όσοι μολυνθούν. Μπορεί να περάσουν μήνες ή και χρόνια μέχρι το ανοσοποιητικό σύστημα να εμφανίσει μια κόπωση και να επιτρέψει τελικά την εμφάνιση βλαβών ως ορατά κονδυλώματα. Όλο αυτό καθιστά πάρα πολύ δύσκολο τον εντοπισμό του ερωτικού συντρόφου από τον οποίο προήλθε η μετάδοση.
Τέλος στην περίπτωση εγκύων γυναικών με ενεργό λοίμωξη από τον HPV ιό, μπορεί να γίνει μετάδοση του ιού στο νεογέννητο καθώς περνά από τον γεννητικό σωλήνα, προκαλώντας σοβαρά προβλήματα στο νεογνό και για αυτό προτιμάται η καισαρική αντί του φυσιολογικού τοκετού.
Αν και η κλινική εικόνα τις περισσότερες φορές είναι χαρακτηριστική, σε κάποιες περιπτώσεις, η χρήση οξεϊκού οξέος που προκαλεί λεύκανση των κονδυλωμάτων, επιβεβαιώσει την διάγνωση.
Ζητείται από τις γυναίκες να κάνουν TEST PAP , προκειμένου να διαπιστωθεί η παρουσία του ιού στον τράχηλο της μήτρας.
Η Βιοψία από την βλάβη επιβεβαιώνει την κλινική διάγνωση.
Ανίχνευση του DNA του ιού από επιχρίσματα ή υλικό βιοψίας.
Η αντιμετώπιση του HPV ιού εξαρτάται από το μέγεθος, τον αριθμό και την μορφή των κονδυλωμάτων, αλλά και από τον διαθέσιμο εξοπλισμό του Δερματολογικού ιατρείου.
Τα κονδυλώματα συνήθως υποτροπιάζουν και ταλαιπωρούν τους ασθενείς για κάποιο μεγάλο χρονικό διάστημα, αλλά φαίνεται ότι περνώντας τα χρόνια η εμφάνισή τους όλο και εξασθενεί.
Είναι μεγάλης σημασίας να βρεθεί η ισορροπία ανάμεσα σε μία αποτελεσματική, αλλά όχι ιδιαίτερα τραυματική μέθοδο αντιμετώπισης των κονδυλωμάτων, καθώς μπορεί να ενεργοποιηθεί το φαινόμενο Koebner. Σύμφωνα με το φαινόμενο αυτό, η δημιουργία τραυματικής επιφάνειας μπορεί να ενεργοποιήσει τον ίδιο τον ιό και να προκαλέσει εμφάνιση περισσοτέρων κονδυλωμάτων.
- Ενίσχυση του ανοσοποιητικού
- Τοπική αγωγή
- Κρυοθεραπεία
- Διαθερμία
- Laser CO2
- Με χειρουργική αφαίρεση
Είναι γνωστό ότι τόσο η ευκολία προσβολής από τον ιό όσο και η συχνότητα επανεμφάνισης κονδυλωμάτων, σχετίζονται σε μεγάλο βαθμό με τη κατάσταση του ανοσοποιητικού συστήματος. Πέρα από τα άτομα που πάσχουν από κάποιο αυτοάνοσο νόσημα, υπάρχει μεγάλος αριθμός ανθρώπων που χωρίς να πάσχουν από κάποιο τέτοιο νόσημα, έχουν συχνά προβλήματα υγείας. Υποφέρουν από συχνά από λοιμώξεις, όπως ουρολοιμώξεις, επιμένουσες μυκητιάσεις κα. Τα άτομα αυτά είναι συνήθως αγχώδη ή περνούν μια φάση με μεγάλη κούραση ή ίσως να έχουν κακής ποιότητας ύπνο.
Μετά από λοίμωξη με HPV ιό, έχει μεγάλη σημασία η ενίσχυση του ανοσοποιητικού, είτε υιοθετώντας ένα πιο υγιή τρόπο ζωής ( διακοπή καπνίσματος, τροφές με αντιοξειδωτικά, πολλές ώρες ύπνου και καλής ποιότητας ύπνος, έναρξη άσκησης αλλά χωρίς υπερβολές, αποφυγή υπερβολικής έκθεσης στον ήλιοκλπ), είτε με την χρήση ειδικών boosters, που πραγματικά θωρακίζουν τον οργανισμό.
Υπάρχουν καυστικά φάρμακα, κυρίως σε υγρή μορφή, που χρησιμοποιούνται από τον ίδιο τον ασθενή στο σπίτι για συρρίκνωση των κονδυλωμάτων.
Συνήθως απαιτείται χρήση των υγρών αυτών για πολύ μεγάλα χρονικά διαστήματα και μεγάλη προσοχή για να μην καεί το γύρω υγιές δέρμα.
Στα αρνητικά θα έβαζα το γεγονός ότι η θεραπεία σταματά από τον ασθενή συνήθως χωρίς να συμβουλευτεί τον Δερματολόγο, όταν ό ίδιος ο ασθενής κρίνει ότι τα κονδυλώματα έχουν εξαφανιστεί. Αυτό είναι μία παγίδα, διότι μακροσκοπικά μπορεί να μην φαίνεται κάτι, αλλά με τον Δερματολογικό φακό και το Δερματοσκόπιο να είναι σαφές ότι υπάρχουν ακόμη βλάβες.
Τέλος, για τους ασθενείς που κάνουν μόνοι τους ή με την βοήθεια του διαδικτύου διάγνωση και θεραπεία, οι τοπικές αγωγές που ξεκινάνε και σταματάνε κατά βούληση χωρίς την συμβουλή του γιατρού, είναι μια από τις αιτίες μετάδοσης των κονδυλωμάτων, καθώς οι ασθενείς εσφαλμένα νομίζουν ότι καθάρισαν και χαλαρώνουν τα μέτρα πρόληψης και προστασίας.
Μεγάλο κεφάλαιο στην τοπική αγωγή είναι η χρήση ειδικού φαρμάκου (Ιμικουιμόδης) σε μορφή κρέμας που μπορεί να χρησιμοποιηθεί για την θεραπεία μικρών και ομαλών κονδυλωμάτων. Συνήθης τακτική στα σύγχρονα δερματολογικά ιατρεία είναι η χρήση της κρέμας να ακολουθεί κάθε θεραπεία επεμβατική ή όχι. Σκοπός της χρήσης της Ιμικουιμόδης μετά το τέλος κάθε θεραπείας ( Κρυοθεραπεία-Διαθερμία-Laser-Τοπική αγωγή) είναι η αντιμετώπιση κονδυλωμάτων που ακόμη δεν είναι ορατά ούτε μακροσκοπικά αλλά ούτε και με φακό ή Δερματοσκόπιο.
Ο πιο παραδοσιακός τρόπος αντιμετώπισης των κονδυλωμάτων είναι η Κρυοθεραπεία. Με την μέθοδο αυτή, το Άζωτο που βρίσκεται σε θερμοκρασία σε θερμοκρασία -195 με -160 βαθμούς Κελσίου, προκαλεί ψύξη του ιστού των κονδυλωμάτων. Ακολουθεί απόψυξη, συρρίκνωση και τελικά καταστροφή των κονδυλωμάτων.
Πρόκειται για εύκολη, γρήγορη και σχετικά ανώδυνη θεραπεία.
Είναι όμως επαναλαμβανόμενη θεραπεία. Τα μεσοδιαστήματα μεταξύ των θεραπειών, αποφασίζονται από τον γιατρό και σχετίζονται με το μέγεθος του προβλήματος και την ένταση της Κρυοθεραπείας. Δεν μπορεί να είναι συχνότερα από τις 10-15 ημέρες.
Μπορεί να έχετε διαβάσει ότι η Κρυοθεραπεία έχει ως αρνητικό ότι δεν είναι στοχευμένη θεραπεία, καθώς το σπρέι του παγωμένου Αζώτου πηγαίνει και στο γύρω υγιές δέρμα. Ισχύει, αλλά υπάρχουν σήμερα υπάρχουν ειδικά ακροφύσια στόχου που είναι εξαιρετικά ακριβή.
Σε γενικές γραμμές πάντως, αν και τα κονδυλώματα υποτροπιάζουν, η κλινική εμπειρία έχει δείξει ότι καθώς περνά ο καιρός, και εφ’ όσον τηρούνται όλα τα μέτρα προστασίας, η εμφάνιση των κονδυλωμάτων εξασθενεί.
Η Διαθερμία είναι ένας παλιός και αποτελεσματικός τρόπος θεραπείας των κονδυλωμάτων.
Η μέθοδος προκαλεί εξάχνωση των βλαβών μέσω της θερμότητας.
Συνήθως απαιτείται μία μόνο θεραπεία, αλλά το πρόβλημα των κονδυλωμάτων ιδιαίτερα στην αρχική φάση προσβολής, είναι η επανεμφάνισή τους στα ίδια ή άλλα σημεία λόγω αυξημένης δραστηριότητας της νόσου.
Η μέθοδος δεν είναι το ίδιο καλά ανεκτή από όλους τους ασθενείς και για αυτό σε αρκετά περιστατικά γίνεται τοπικά στις βλάβες αναισθησία. Σε περιπτώσεις μεγάλων κονδυλωμάτων θα μπορούσε να ίσως να μείνει και ουλή.
Πρόκειται για μηχάνημα σαφώς πιο εξελιγμένο σε σχέση με την κλασική Διαθερμοπηξία, που εξαχνώνει τα κονδυλώματα και μπορεί να χρησιμοποιηθεί σε μικροσκοπικές αλλά και ευμεγέθεις βλάβες.
Είναι εύκολη, καλά ανεκτή και σαφώς η πιο γρήγορη μέθοδος, ειδικά αν πρόκειται για πολλαπλά κονδυλώματα και πολύ μικρές βλάβες.
Είναι σχετικά καλά ανεκτή, αλλά αναλόγως του αριθμού και του μεγέθους των κονδυλωμάτων μπορεί να χρειαστεί τοπική αναισθησία. Συνήθως δεν μένουν ουλές και η επούλωση είναι σχετικά γρήγορη.
Αν και τα κονδυλώματα υποτροπιάζουν όπως με κάθε μικρό-επεμβατική μέθοδο, η κλινική εμπειρία έχει δείξει ότι καθώς περνά ο καιρός, και εφ’ όσον τηρούνται όλα τα μέτρα προστασίας, η εμφάνιση των κονδυλωμάτων εξασθενεί.
Αφορά τα μεγάλα κονδυλώματα και γίνεται με τοπική αναισθησία. Την έχει αντικαταστήσει το Laser
Ο ιός «HPV» ή αλλιώς ιός «ανθρωπίνων θηλωμάτων» έχει περίπου 100 διαφορετικούς τύπους. Στα κονδυλώματα των γεννητικών οργάνων, βλέπουμε συνηθέστερα τους τύπους 6 και 11 που σπανίως προκαλούν καρκίνο. Οι τύποι HPV που είναι περισσότερο συνδεδεμένοι με καρκίνο είναι οι 16, 18, 31, 33 και 35. Ευτυχώς αυτοί οι τύποι δεν είναι τόσο συχνοί στα ορατά κονδυλώματα. Συνδέονται στενά με καρκίνωμα του τραχήλου της μήτρας, του πέους, του αιδοίου και του πρωκτού. Λιγότερο συχνά μπορεί να προκληθεί στοματο-ρινο-φαρυγγικός καρκίνος.
Από αυτούς που θα αποκτήσουν κονδυλώματα, μόνο σε ένα μικρό ποσοστό θα αναπτυχθεί καρκίνος.
Όμως, το μεγαλύτερο ποσοστό των περιστατικών καρκίνου του τραχήλου της μήτρας σχετίζονται με την HPV λοίμωξη.
Με βάση τα παραπάνω είναι πάρα πολύ σημαντικό οι γυναίκες να ελέγχονται με Pap-test συστηματικά, καθώς μια καρκινική εξαλλαγή μπορεί να εντοπιστεί στα πολύ αρχικά στάδια. Έτσι και η αντιμετώπιση είναι πιο εύκολη και η βιωσιμότητα πολύ μεγαλύτερη.
H χρήση προφυλακτικού σε κάθε επαφή, είναι ένας εύκολος τρόπος για να προφυλαχθείτε από τον ιό των κονδυλωμάτων. Όμως δεν μπορεί να σας προστατέψει στο 100%. Τα κονδυλώματα που βρίσκονται στην περιγεννητική περιοχή είναι ένα πρόβλημα που δεν λύνεται με την χρήση του προφυλακτικού. Για αυτό καλό θα ήταν να βάλετε στις συνήθειές σας την αυτοεξέταση, όπως και την εξέταση του/της συντρόφου σας.
Για την προφύλαξή σας από τον ιό HPV, η πιο ασφαλής μέθοδος είναι ο εμβολιασμός. Γίνεται στην εφηβεία και προστατεύει από συγκεκριμένους τύπους του ιού, ώστε να μην νοσήσετε από κονδυλώματα και να μην αναπτύξετε καρκίνο.
Ο Εμβολιασμός είναι μόνη αποτελεσματική μέθοδος για την προστασία από τον ιό HPV και την εξαφάνιση σιγά σιγά των κονδυλωμάτων. Το νεότερο διαθέσιμο εμβόλιο (GARDASIL 9) είναι αυτό που προστατεύει από τους τύπους 6-11-16-18-31-33-45-52-58. Σε αυτούς περιλαμβάνονται οι πιο συχνοί τύποι και αυτοί που ενοχοποιούνται για την εμφάνιση καρκίνου.
Ο εμβολιασμός δεν έχει καμία θεραπευτική δράση. Είναι καθαρά προληπτική η χρήση του. Προστατεύει από την εμφάνιση του καρκίνου της μήτρας, ενώ δε έχει ανακοινωθεί κάποια προστατευτική δράση απέναντι σε άλλα είδη καρκίνων.
Έχει πολύ μεγαλύτερη αποτελεσματικότητα όταν εφαρμόζεται σε νεαρά κορίτσια που δεν έχουν ξεκινήσει τις σεξουαλικές τους επαφές, κι επομένως δεν έχουν έρθει σε επαφή με τον ιό HPV. Σε μεγαλύτερα άτομα που αποδεδειγμένα έχουν κολλήσει κονδυλώματα, το εμβόλιο προσφέρει προστασία από τους υπόλοιπους τύπους του ιού με τους οποίους δεν έχουν έρθει σε επαφή.
Ο εμβολιασμός των αγοριών έχει το νόημά του παρότι τα αγόρια δεν αναπτύσσουν συχνά καρκίνο, γιατί με αυτό τον τρόπο σταματά η αλυσίδα μετάδοσης. Έτσι μελλοντικά τα κονδυλώματα θα εξαφανισθούν, τουλάχιστον οι τύποι για τους οποίους προσφέρει προστασία το εμβόλιο, ακριβώς όπως έχει εξαφανιστεί η Ιλαρά για παράδειγμα.
Το εμβόλιο προτείνεται να γίνεται στην ηλικία των 9-14 σε δύο δόσεις, με την δεύτερη να είναι στους 6 μήνες. Για τις ηλικίες από 15 ετών και πάνω, προτείνεται ο εμβολιασμός σε 3 δόσεις. Η δεύτερη δόση στους 2 μήνες και η τρίτη στους 6 μήνες.